新生儿出生后,喂养问题往往成为新手父母的关注焦点。关于何时开始喂水、如何科学补水,不同长辈和医生的建议常存在分歧,甚至引发家庭矛盾。实际上,新生儿的饮水需求与喂养方式、健康状况及环境因素密切相关,盲目补水可能影响其营养吸收,甚至加重肾脏负担。本文从医学研究及临床实践角度,解析科学补水的关键原则,帮助家长在复杂信息中抓住核心要点。
一、新生儿补水的核心原则:以喂养方式为基础
新生儿的饮水需求与其摄入的奶类直接相关,不同喂养方式下补水策略差异显著。
1. 纯母乳喂养:前6个月无需额外补水
母乳中约87%为水分,且渗透压与婴儿生理需求高度匹配。美国儿科学会(AAP)和世界卫生组织(WHO)均明确指出:健康足月儿在6月龄前,纯母乳喂养可完全满足水分需求,无需额外补充。若因长辈建议或天气炎热强行喂水,可能减少母乳摄入量,反而影响营养吸收。
2. 配方奶喂养:2周后酌情补水
配方奶的蛋白质和矿物质浓度高于母乳,代谢负担相对较大。建议在出生后2周左右,于两次喂奶间补充10-20毫升温水,水量约为奶量的1/5。例如,单次喂奶100毫升,可补水20毫升。需注意:
3. 混合喂养:动态调整补水量
母乳与配方奶的比例决定补水量。若母乳占比超过70%,可参照纯母乳喂养原则;若配方奶为主,则按每日总奶量的15%-20%补水,分次给予。
二、特殊情况下补水的科学应对
约23%的新生儿会在6月龄前因疾病或环境因素需要临时补水,家长需掌握关键识别信号和操作规范。
(一)疾病相关补水指征
1. 发热:体温每升高1℃,水分丢失增加10%。建议在发现发热后立即少量多次喂水,单次5-10毫升,间隔15分钟。
2. 腹泻:轻度脱水时,按体重×50毫升计算日补水量(如5kg婴儿需250毫升),分8-10次给予;中重度脱水需立即就医,配合口服补液盐。
3. 呕吐:呕吐停止1小时后,用滴管或勺喂5毫升温水,观察30分钟无不适再逐步增量。
(二)环境因素调节
高温(>32℃)或干燥(湿度<40%)环境下,可通过以下方式判断补水需求:
此时可增加哺乳频率,或在医生指导下按体重×30毫升/日补水(如4kg婴儿补120毫升)。
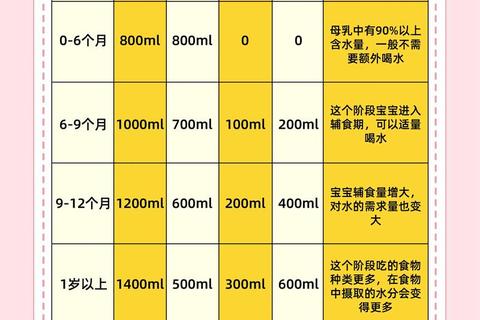
三、0-12月龄分阶段补水策略
随着消化系统发育,婴儿对水分的需求呈现阶段性变化(表1)。
| 月龄 | 每日总需水量 | 补水方式及注意事项 |
||--|-|
| 0-6个月 | 700ml | 全部来自母乳/配方奶,无需额外补水 |
| 6-9个月 | 800-850ml | 辅食后喂50ml温水,培养用杯习惯 |
| 9-12个月 | 900-1000ml | 活动后补充90ml,避免餐前大量饮水 |
关键提示:
四、常见误区与风险警示
1. “喝葡萄糖水去黄疸”:葡萄糖水可能加重黄疸,且干扰母乳喂养。
2. “奶粉上火需多喝水”:大便干结时应调整奶粉冲调比例,而非盲目补水。
3. “矿泉水更健康”:矿物质含量可能超标,1岁前建议使用煮沸晾凉的白开水。
五、行动指南:三步骤科学决策
1. 观察基础指标:每日记录喂奶量、尿片数量及尿液颜色;
2. 评估风险因素:排查疾病、环境等补水触发条件;
3. 分层实施补水:
若出现眼窝凹陷、哭无眼泪、囟门明显下陷等重度脱水表现,需立即送医。
新生儿补水看似简单,实则需综合生理特点、喂养模式及个体差异进行精准判断。掌握“母乳为主、按需调整、科学识别”三大原则,既能避免盲目补水带来的风险,又能及时应对特殊情况。当家长对补水量或方式存在疑虑时,建议通过正规医疗平台在线咨询儿科医生,或使用“丁香医生”等专业APP获取即时指导。
