高血压被称为“静默的杀手”,全球约三分之一成年人受其困扰,而在我国,患者人数已超2.45亿。这种疾病不仅是心脑血管事件的独立危险因素,还会对肾脏、眼底等器官造成不可逆损害。尽管单一药物治疗是基础,但临床数据显示,60%以上的患者需要联合用药才能实现血压达标。本文从科学机制出发,结合最新指南和真实案例,系统解析联合治疗的优化策略。
一、联合用药的必要性:为何“1+1>2”?
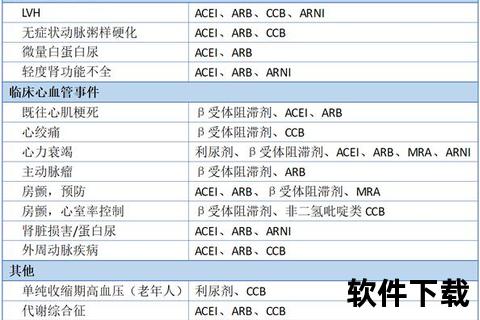
1. 协同降压机制
高血压的发病涉及肾素-血管紧张素系统激活、钠水潴留、血管平滑肌收缩等多重机制。单一药物往往仅针对某一环节,而联合用药可通过互补机制实现更全面的调控。例如,ACEI(如依那普利)通过抑制血管紧张素生成扩张血管,噻嗪类利尿剂(如氢氯噻嗪)则通过排钠减少血容量,二者联用可同时作用于外周阻力和循环容量。
2. 不良反应抵消效应
临床研究证实,二氢吡啶类钙通道阻滞剂(如氨氯地平)可能引发踝部水肿,而ARB类药物(如缬沙坦)通过扩张静脉可减轻这一副作用;β受体阻滞剂(如美托洛尔)可能引起心率过缓,与CCB联用则可平衡心率波动。
3. 达标率提升
2024年中国高血压达标中心数据显示,联合用药患者的血压达标率比单药治疗提高约30%,尤其对于收缩压>160mmHg或合并糖尿病、慢性肾病的患者,三联方案(如ARB+CCB+利尿剂)达标率可达70%以上。
二、五大黄金组合:指南推荐的核心方案
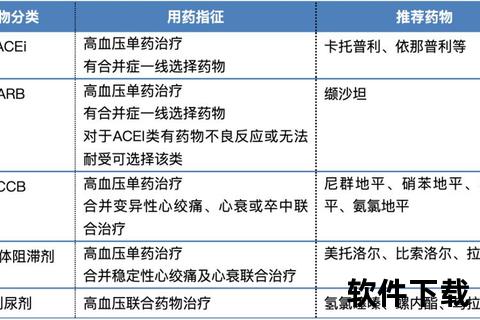
根据《中国高血压防治指南(2024修订版)》和《ESC高血压管理指南》,以下联合方案被列为一线选择:
1. ACEI/ARB + 噻嗪类利尿剂
2. CCB + ACEI/ARB
3. CCB + β受体阻滞剂
4. 单片复方制剂(SPC)
5. 三联方案:ARB + CCB + 利尿剂
三、个体化选择:特殊人群的用药警示
1. 老年人
2. 孕妇
3. 慢性肾病
4. 糖尿病患者
四、实践中的常见误区与应对
1. “血压正常就停药”
案例:58岁男性患者自行停用厄贝沙坦/氢氯噻嗪复方药,3周后突发脑出血。血压波动比持续高压更危险,需强调长期规律用药。
2. 忽视家庭血压监测
3. 过度依赖保健品
某网红“磷虾油”宣称替代降压药,实则缺乏循证依据。保健品最多作为辅助,不能替代药物治疗。
五、行动建议:从用药到生活管理
1. 紧急处理
2. 生活方式干预
3. 随访周期
高血压的治疗是一场需要医患协作的持久战。通过科学联用药物、规避风险组合,并辅以精准监测和生活方式调整,绝大多数患者可实现血压长期达标。记住:降压不是终点,而是保护心脑肾的起点。
